L’apnée obstructive du sommeil (AOS) est une affection caractérisée par l’interruption involontaire de la respiration pendant de brèves périodes durant le sommeil. Normalement, de l’air circule librement tout le temps de la bouche et du nez en direction des poumons. Les périodes pendant lesquelles la respiration cesse sont appelées » crises d’apnée « . En cas d’apnée obstructive du sommeil, la circulation normale de l’air est interrompue de façon répétée tout au long de la nuit. La circulation de l’air cesse parce que l’espace respiratoire dans la région de la gorge est trop étroit. Les ronflements sont caractéristiques de l’apnée obstructive du sommeil. Les ronflements sont causés par la restriction de l’écoulement d’air à travers l’espace respiratoire rétréci. Une apnée du sommeil non traitée peut causer de graves problèmes de santé, tels que l’hypertension, une maladie cardiaque, un AVC et du diabète. Un diagnostic correct et un traitement approprié sont essentiels pour prévenir les complications.
Types
Les trois types d’apnée du sommeil sont : obstructive, centrale et mixte.
L’apnée obstructive du sommeil, qui est le type le plus répandu d’apnée du sommeil, est caractérisée par le fait que les voies respiratoires sont devenues rétrécies, bloquées ou molles.
En cas d’apnée centrale du sommeil, il n’y pas de blocage des voies respiratoires, mais le cerveau ne signale pas aux muscles respiratoires de respirer.
L’apnée mixte du sommeil est une combinaison d’apnée obstructive et d’apnée centrale du sommeil.
Causes
Il existe plusieurs types d’apnée du sommeil, mais l’AOS est la plus répandue. L’AOS est surtout répandue chez les personnes âgées et chez les personnes en surpoids. En théorie, tout le monde peut développer l’apnée du sommeil, mais soixante-dix pour cent des personnes souffrant de ce trouble sont obèses. D’après certaines données empiriques, la perte de poids entraîne une amélioration très nette des symptômes. Le fait de dormir sur le dos peut aggraver l’apnée du sommeil.
Risques
Le risque d’AOS est lié à des problèmes causant le rétrécissement des voies respiratoires supérieures. Les facteurs de risque de l’AOS incluent :
- l’hypertrophie des amygdales et des végétations chez les enfants
- un tour de cou de plus de 43 cm chez les hommes ou de plus de 40,5 cm chez les femmes
- une langue très longue (qui risque de bloquer les voies respiratoires)
- rétrognathie (mâchoire inférieure plus courte que la mâchoire supérieure
- forme du palais, ou voies respiratoires rétrécies ou s’affaissant facilement
Symptômes
L’apnée du sommeil cause des réductions de l’alimentation en oxygène du cerveau et d’autres parties du corps. La personne en souffrant dort mal, ce qui la rend somnolente pendant la journée et cause de la confusion mentale au réveil. Les personnes souffrant d’apnée peuvent également ressentir les symptômes suivants :
- maux de tête difficiles à traiter
- mauvaise humeur
- trous de mémoire
- somnolence ou tendance à s’assoupir pendant le travail, en regardant la télévision, etc.
- somnolence ou tendance à s’assoupir en conduisant
Autres symptômes :
- hyperactivité chez les enfants
- aggravation de la dépression
- mauvais résultats à l’école ou au travail
- perte d’intérêt pour les rapports sexuels
- gonflement des jambes ( » œdème « , pouvant se produire en cas d’apnée du sommeil grave)
La tendance à somnoler pendant la journée expose les personnes souffrant d’apnée du sommeil à des risques d’accidents automobiles ou industriels. Un traitement peut aider à éliminer complètement la tendance à la somnolence diurne causée par l’apnée du sommeil.
Diagnostic
Le diagnostic de l’apnée obstructive du sommeil commence par la description des antécédents médicaux et un examen physique. Des antécédents de somnolence diurne et des ronflements sont des symptômes importants. La tête et le cou sont examinés soigneusement afin d’identifier la présence possible de facteurs physiques pouvant être associés à l’apnée du sommeil. Le médecin pourra vous demander de répondre à un questionnaire sur la somnolence diurne, les habitudes de sommeil et la qualité du sommeil. Autres tests susceptibles d’être pratiqués :
Polysomnographie
Pour cet examen vous devrez peut-être passer la nuit à l’hôpital. L’examen dure pendant toute une nuit de sommeil. Il mesure l’activité de différents organes associés au sommeil. Il mesure les ondes cérébrales (EEG), le mouvement des yeux (électro-oculogramme), le rythme cardiaque (ECG) et l’activité musculaire (électromyogramme, ou EMG). Les changements dans le pourcentage de saturation d’oxygène sont également mesurés par oxymétrie pulsée. La polysomnographie est administrée dans un hôpital ou dans un centre d’études sur le sommeil.
Pendant cet examen, vous vous couchez dans un lit comme si vous étiez chez vous. Des électrodes sont attachées au crâne pour mesurer les ondes cérébrales avant, pendant et après le sommeil. Deux ou trois électrodes d’ECG sont attachées à votre poitrine pour mesurer votre rythme cardiaque.
Un électro-oculogramme (EOM) enregistre les mouvements de vos yeux. Une petite électrode est placée à 1 cm au-dessus du coin extérieur de l’œil droit et une autre est placée à 1 cm au-dessous du coin inférieur de l’œil gauche. Lorsque les yeux s’éloignent du centre, ce mouvement est enregistré.
Les ondes cérébrales et les mouvements des yeux indiquent au médecin le début et la fin des différentes phases du sommeil. Les phases du sommeil sont le sommeil lent (mouvements oculaires lents) et le sommeil rapide (mouvements oculaires rapides) Des rêves, une diminution du tonus musculaire et la paralysie se produisent pendant le sommeil rapide.
Pour l’EMG, deux électrodes sont placées sur le menton : une au-dessus de la mâchoire et l’autre en dessous. Une autre électrode est placée sur chaque tibia. Les électrodes de l’EMG enregistrent l’activité électrique produite pendant les mouvements musculaires. Les muscles doivent être profondément décontractés pendant le sommeil. L’EMG enregistre quand vos muscles se détendent et bougent pendant le sommeil.
Pour l’oxymétrie pulsée, un petit appareil est accroché à un endroit mince du corps dans lequel le sang circule bien, comme le bout d’un doigt ou le lobe d’une oreille. L’oxymètre pulsatile contient un émetteur minuscule avec des DEL rouges et infrarouges. L’hémoglobine désoxygénée absorbe plus de lumière rouge et permet à plus de lumière rouge de passer à travers le doigt ou le lobe de l’oreille. L’oxymétrie pulsée utilise les différences d’absorption de lumière pour détecter et enregistrer des changements dans la saturation en oxygène du sang. La saturation en oxygène diminue pendant les crises d’apnée. L’oxymétrie pulsée ne nécessite pas de prise de sang.
Une affection appelée narcolepsie présente des symptômes similaires à ceux de l’apnée. Les personnes souffrant de narcolepsie peuvent entrer dans une phase de sommeil rapide à n’importe quel moment. Quand ceci se produit, elles s’endorment et perdent du tonus musculaire. Le symptôme de la somnolence diurne caractérise à la fois la narcolepsie et l’apnée du sommeil. Certaines personnes souffrent de ces deux troubles en même temps.
La polysomnographie aide les médecins à déterminer la présence éventuelle de narcolepsie. Ceci est important parce que le traitement pour la narcolepsie inclut des médicaments qui ne peuvent pas être utilisés pour traiter l’apnée obstructive du sommeil.
Électrocardiogramme (ECG)
Un ECG à 12 électrodes peut révéler si une maladie cardiaque est présente. Une hypertension durable cause également des changements dans l’ECG. Les personnes obèses souffrent souvent de maladie cardiaque, et l’obésité est un facteur de risque pour les maladies cardiaques, l’hypertension et l’apnée du sommeil. La surveillance du rythme cardiaque permet aux médecins de déterminer si des troubles cardiaques surviennent pendant les crises d’apnée.
Gazométrie du sang artériel (GSA)
Lors de cette étude, une seringue est utilisée pour obtenir du sang d’une artère. Aucun garrot n’est nécessaire parce que les artères sont un système à haute pression. D’autres types d’analyses de sang utilisent du sang veineux. La gazométrie du sang artériel mesure la teneur en oxygène, la saturation d’oxygène, la pression partielle d’oxygène, la pression partielle de dioxyde de carbone et les niveaux de bicarbonate du sang artériel. Ceci donne au médecin des renseignements plus détaillés sur la teneur en oxygène et en dioxyde de carbone, et sur l’équilibre acido-basique de votre sang. Les études de GSA aident les médecins à savoir si et quand vous avez besoin d’oxygène supplémentaire.
Traitement
Le but du traitement de l’apnée du sommeil est de s’assurer que la circulation de l’air n’est pas obstruée pendant le sommeil. Méthodes de traitement :
Perte de poids
La perte de poids est extrêmement utile pour soulager les symptômes de l’AOS.
Décongestionnants nasaux
Les décongestionnants nasaux seront surtout efficaces en cas d’AOS légère. Ils peuvent aider à réduire les ronflements.
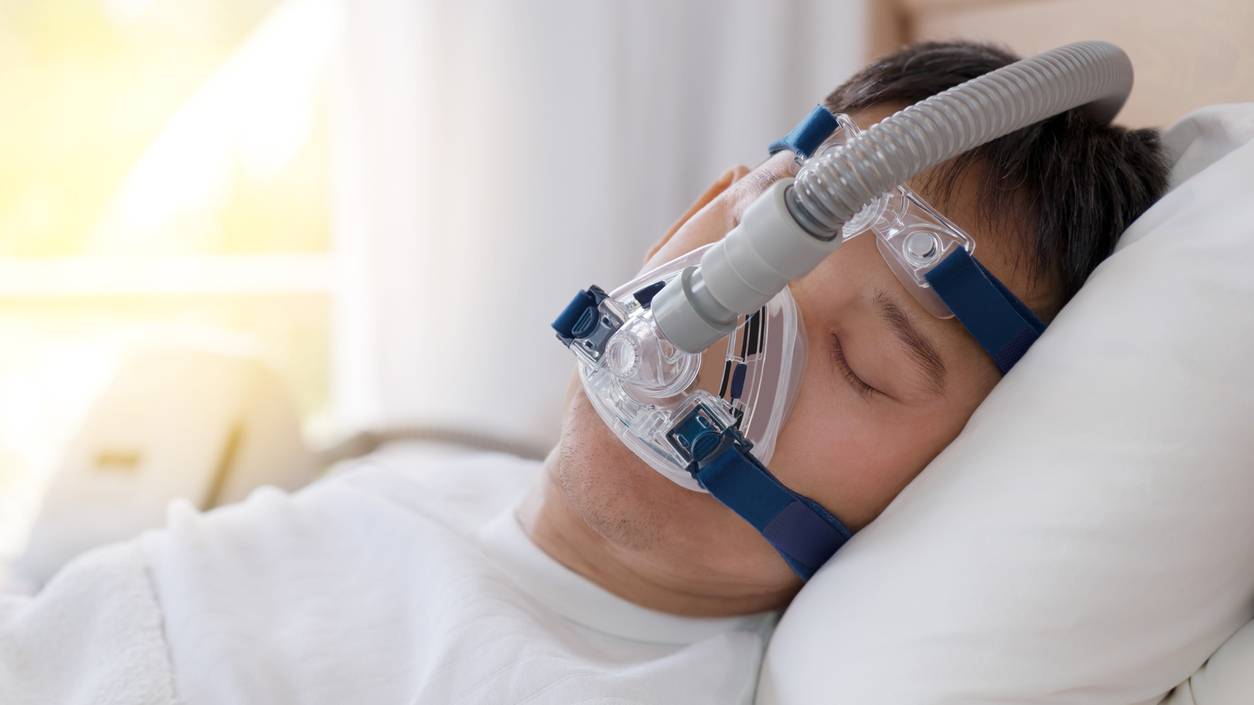
Ventilation spontanée en pression positive continue (VSPPC)
Il s’agit du traitement de première intention pour l’apnée obstructive du sommeil. La VSPPC est administrée par le biais d’un masque porté pendant la nuit. Le masque est attaché à un réservoir d’oxygène qui fournit délicatement une pression positive expiratoire pour maintenir les voies respiratoires ouvertes pendant la nuit. La pression positive expiratoire maintient les voies respiratoires en position ouverte. La VSPPC est un traitement extrêmement efficace pour l’apnée du sommeil. Un appareil dentaire peut également être nécessaire pour maintenir la mâchoire inférieure en position avancée.
Thérapie positionnelle
Étant donné que le fait de dormir sur le dos peut aggraver l’apnée du sommeil, la thérapie positionnelle est utilisée pour aider les personnes souffrant de l’apnée du sommeil à apprendre à dormir dans d’autres positions. La thérapie positionnelle et l’utilisation de la VSPPC peuvent faire l’objet de discussions avec un spécialiste dans un centre d’études sur le sommeil.
Chirurgie
L’uvulopalatopharyngoplastie (UPPP) consiste en l’ablation de tissus superflus de l’arrière de la gorge. C’est le type d’intervention chirurgicale le plus répandu pour l’AOS, et elle contribue à réduire les ronflements. Cependant, cette opération ne permet pas d’éliminer totalement l’apnée du sommeil, et elle peut avoir des complications.
Une trachéostomie peut être réalisée en dernier recours. Cette opération consiste à pratiquer une ouverture dans la trachée pour contourner l’obstruction existant dans la gorge.
D’autres procédures chirurgicales peuvent être nécessaires pour remédier à des problèmes structuraux pouvant affecter le visage et d’autres parties du corps lorsque l’apnée du sommeil ne répond pas à des mesure telles que la VSPPC. Soixante-quinze pour cent des enfants souffrant d’AOS pour cause d’hypertrophie des amygdales ou des végétations bénéficient d’une intervention chirurgicale. Selon l’American Sleep Apnea Association (ASAA), l’American Academy of Pediatrics a approuvé l’ablation chirurgicale des amygdales et des végétations comme traitement privilégié pour les enfants souffrant de troubles du sommeil.